はじめに――「10年経って、また見えにくくなってきた」と感じているあなたへ
「レーシックを受けたのは、ちょうど10年前。あのときは本当に世界が変わったように、はっきり見えるようになった」――そんな感動の記憶を持つ方が、最近になって「また文字がぼやける」「夜の運転で対向車のライトが滲む」「目薬が手放せない」といった違和感に悩むケースが増えています。
そして多くの方が、ふと頭をよぎる選択肢があります。「もう一度、コンタクトレンズを使えばいいのでは?」という考えです。確かに、コンタクトレンズはすぐに視力を補える便利な道具です。しかし、レーシック後の角膜は「普通の目」とは違います。10年経って薄くなった涙の膜と、わずかに変化した角膜形状の上に、安易にコンタクトを乗せることは、目にとって大きなストレスとなり、新たなトラブルを生みかねません。
本記事では、レーシック手術から10年が経過した瞳に何が起きているのかを丁寧に解説し、コンタクトレンズを再び装用する場合のリスクと、それを避けるための「特別なケア」、そして手術にも器具にも頼らずに見え方を整えていく安全な選択肢についてお伝えします。10年目は、これからの10年・20年の見え方を決める大切なターニングポイントです。あなたの瞳が、これから先も健やかにクリアな世界を映し続けるためのヒントとして、お役立てください。
第1章:レーシックから10年経った瞳に起きていること
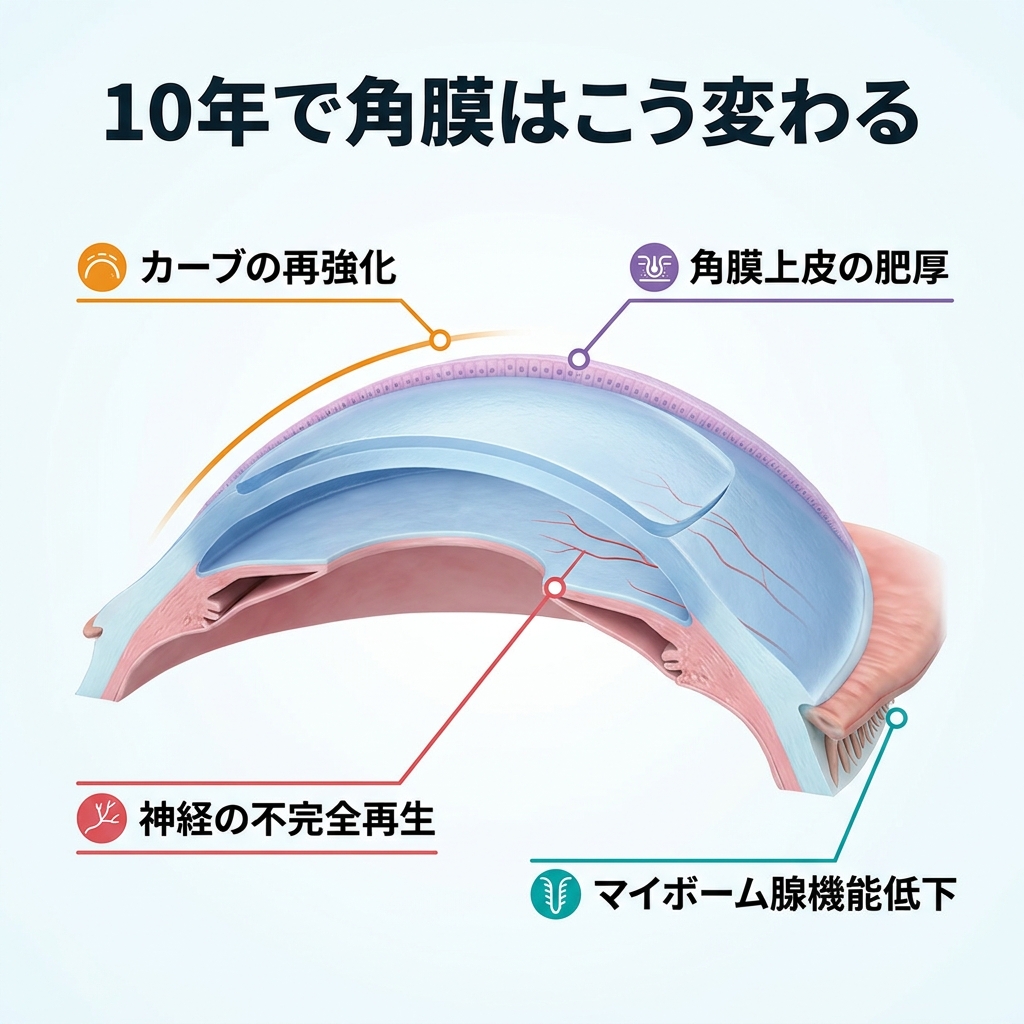
1-1. 角膜は「10年」という時間軸でゆっくり変化する
レーシック手術では、角膜の表面に薄いフラップ(蓋)を作り、その下の角膜実質と呼ばれる層をレーザーで削り取ることで、屈折を矯正します。手術直後は計算通りの形に整えられた角膜ですが、角膜は生きた組織であり、眼圧(眼球内部の圧力)や加齢、生活習慣の影響を受けて、長い時間をかけてゆっくりと変化を続けます。
10年というスパンで起きやすい変化には、以下のようなものがあります。
- 角膜カーブの再強化:眼圧によって、削られた角膜がわずかに前方へ押し出され、近視化が進む(リグレッション)
- 角膜上皮の厚みの変化:体の修復反応によって、角膜表面の細胞層がじわじわと厚みを増す
- 角膜知覚の慢性的な低下:手術時に切断された神経が完全に再生しきれず、涙の分泌指令が弱いまま固定される
- マイボーム腺機能の低下:まぶたの油分泌腺が加齢に伴い詰まりやすくなり、涙の蒸発が早まる
これらは、いきなり起きる劇的な変化ではなく、何年もかけてジワジワと進む静かな変化です。だからこそ、本人が気づいたときには、すでに10年分の「ズレ」が蓄積されているのです。
1-2. 涙の質と量は、術後10年でも完璧には戻らないことがある
レーシック後のドライアイは、一般的に「術後3か月で改善、半年〜1年で完全回復」と言われます。しかし、実際の臨床現場では、10年経過してもまだ涙の分泌が低めで安定する方や、涙の油層・水層・ムチン層のバランスが崩れたままの方が一定数存在することが報告されています。
これは、フラップ作成時に切断された角膜知覚神経が、「元と同じ密度・配置」に再生するわけではないためです。神経が80〜90%まで戻っても、涙腺への信号がやや弱いままになり、潜在的なドライアイ体質として残ることがあります。
10年経って「最近、目が乾く感じが強くなってきた」と感じる場合、それは「老眼や加齢のせい」とひとくくりにはできず、「術後ずっと続いていた弱いドライアイが、加齢による涙の量の減少と重なって表面化した」と考えるのが自然です。
1-3. データで見る「10年後」の現実
各種の長期追跡研究によれば、レーシック術後10年での視力維持率や状況には、おおよそ以下のような傾向が報告されています。
- 術後10年で裸眼視力1.0以上を維持している割合:約80〜90%
- 軽度のリグレッション(−0.5D〜−1.0Dの近視化):約20〜30%
- ドライアイ症状の残存:10年後でも10〜20%程度の方が訴える
- 手元の見えにくさを自覚し始める年齢:40代後半〜50代前半が最も多い
つまり、術後10年経過した時点での「見えにくさ」は、必ずしも「手術の失敗」ではなく、加齢・生活習慣・術後の経過が複合して生じる「自然な経年変化」であるケースが大半です。だからこそ、対策も「もう一度手術」ではなく、「目を労わる方向にシフトする」発想が重要になってきます。
1-4. 年齢によるピント調整力の低下との「ダブルパンチ」がやってくるタイミング
レーシックを30代前半で受けた方は、ちょうど10年後に40代半ばを迎えます。これは、水晶体(目の中のレンズ)が硬くなり始め、ピント調節力が落ちてくる「手元の見えにくさが気になる時期」とぴったり重なります。遠くははっきり見えるのに、手元の文字が読みにくい――この症状の正体は、レーシックの戻りではなく、加齢に伴うピント調整力の変化であるケースが非常に多いのです。
ところが本人は、「視力が落ちた=レーシックの効果が切れた」と誤解しがちです。この誤解のまま安易にコンタクトレンズを装用すると、遠くは過矯正になり、近くはさらに見えづらくなる、という悪循環に陥ることもあります。10年目の見え方の変化は、まず「自分の目で何が起きているのか」を正しく見極めることがすべての出発点です。
第2章:レーシック後にコンタクトを再装用するときの「4つのリスク」

レーシック後の瞳は、見た目には普通の目と変わりません。しかし内部的には、通常の目とは違う繊細な状態です。そこにコンタクトレンズという「異物」を毎日数時間〜十数時間も乗せ続けることは、想像以上の負担になります。
2-1. 角膜形状が「いびつ」でフィッティングが難しい
レーシックでは角膜中央部を削るため、術後の角膜は「中心が平らで周辺が急なカーブ」というドーナツ状に近い形状になります。一般のコンタクトレンズは「滑らかな球面」を前提に設計されているため、術後角膜の上ではレンズが安定せず、ズレ・浮き・回転が起きやすくなります。これによって、視界がぼやけたり、レンズの縁が当たって違和感が生じたりすることがあります。
2-2. ドライアイの悪化
コンタクトレンズは、目の表面の涙の膜を物理的に分断します。ただでさえ涙が不安定な術後の目に、レンズという障壁を置くことで、涙の質と量がさらに低下し、慢性的なドライアイを招くリスクが跳ね上がります。「コンタクトを入れた直後はよく見えるが、午後になるとかすむ」というのは、典型的なドライアイのサインです。
2-3. 角膜内皮細胞へのダメージ
角膜の内側には、「内皮細胞」という再生しない細胞層があります。この細胞は角膜の透明性を保つために酸素を必要としますが、レーシック後の角膜は厚みが薄くなっており、酸素透過性の低いコンタクトを装用すると、内皮細胞が早く減少していく恐れがあります。内皮細胞が減ると、白内障手術や緑内障治療など将来の眼科治療の選択肢が狭まる可能性があります。
2-4. フラップエッジへの摩擦と感染リスク
レーシックで作られたフラップは、10年経っても完全に元の角膜と一体化しているわけではなく、フラップの境目(エッジ)はわずかに段差があります。コンタクトを着脱する際の摩擦や、レンズ内側のゴミ・タンパク汚れが、このエッジ部分に物理的・化学的ストレスを与え、感染症や角膜上皮欠損のリスクを高めることがあります。とくに花粉症の季節など、目をこする頻度が増える時期は要注意です。
第3章:それでもコンタクトを選ぶ場合の「安全装用5原則」

「仕事柄、どうしてもコンタクトが必要」という方もいらっしゃるでしょう。その場合は、以下の5つの原則を必ず守って、目への負担を最小限にしてください。
原則①:必ず「術後角膜」に対応した処方を受ける
通常の眼科ではなく、レーシック手術を受けたクリニック、もしくはオルソケラトロジーやポストレーシック専門外来のある眼科で処方を受けてください。角膜形状解析(トポグラフィー)でカーブの分布を細かく測定したうえで、ベースカーブやレンズ径を慎重に決める必要があります。
原則②:高酸素透過性のレンズを選ぶ
シリコーンハイドロゲル素材など、酸素透過率(Dk/L値)が高い1日使い捨てタイプを最優先で選びましょう。低酸素状態は内皮細胞の減少を加速させます。価格よりも素材スペックを重視してください。
原則③:装用時間を短く、最大8時間まで
「朝起きてから寝るまで」のような長時間装用は厳禁です。術後角膜の場合、1日6〜8時間以内、可能であれば必要な時間帯のみの「スポット使用」に留めましょう。家事や在宅時間は眼鏡に切り替える、というメリハリが、瞳の寿命を大きく延ばします。
原則④:装用後は必ず「目を休める儀式」を持つ
外したあとに、人工涙液(防腐剤フリー)を1〜2滴点眼し、ホットアイマスクで5〜10分温める。これを「コンタクト終わりの儀式」として習慣化することで、涙の油層を再生し、角膜の血流を取り戻します。
原則⑤:年に1回は「角膜内皮細胞検査」を受ける
通常の視力検査だけではなく、スペキュラーマイクロスコープという専用機器で角膜内皮細胞の数と形を年1回チェックしましょう。健康な目は1平方ミリメートルあたり3000個前後ですが、これが2000個を切ると将来の手術リスクが上がります。早期の数値変化を捉えれば、装用方法の見直しで進行を抑えられます。
第4章:手術にも器具にも頼らない「もう一つの選択肢」

「コンタクトのリスクは怖い。でも再手術もしたくない」――そう感じる方に、ぜひ知っていただきたいのが、「自分の目の力を引き出す視力ケア」という第三の選択肢です。これは、毛様体筋(ピント調節を担う筋肉)の柔軟性回復、涙の質の改善、生活習慣の総点検を組み合わせた、瞳に優しいアプローチです。
4-1. 毛様体筋を再教育する「遠近ピント運動」
レーシック後、特に10年も経った目は、「ピントを動かす機会」そのものが減って、毛様体筋がサボり気味になっているケースが少なくありません。これを再活性化する、シンプルなトレーニングをご紹介します。
1. 親指を顔の前30cmに立て、爪に5秒間ピントを合わせる
2. 視線を遠くの景色(5m以上先)に移し、5秒間ピントを合わせる
3. 1〜2を10往復繰り返す
4. 朝・昼・夜の1日3セットを目安に
このシンプルな動きが、年齢による変化のスピードを穏やかにし、術後の調節機能をスムーズに整えることが期待できます。
4-2. 涙の「質」を高める3つの習慣
量だけではなく、涙の「質」を高めることが、術後10年の瞳には必須です。
- 温める:1日2回、40℃前後のホットアイマスクを10分。マイボーム腺の油を溶かし、蒸発しにくい涙を作る
- オメガ3を摂る:イワシ・サバ・サンマなど青魚を週3回。亜麻仁油・えごま油も◎
- 加湿する:オフィス・寝室の湿度を50〜60%に保つ。乾燥は涙の蒸発を加速
4-3. 「目を使わない時間」を意識的に作る
スマートフォン・パソコン・テレビ・読書――現代人の目は、休まる時間がほぼありません。術後10年の目は、若い頃以上に「休息」を必要としています。1日のなかで、5分でいいので「目を閉じて何もしない時間」を作ること。瞼を閉じるだけで角膜は涙で潤い、毛様体筋は完全に弛緩します。これが、どんな高価な目薬よりも強力な回復ツールです。
4-4. 再手術・ICLとの比較で見えるメリット
| 再手術 | ICL | コンタクト | 視力ケア | |
|---|---|---|---|---|
| 角膜への負担 | △(さらに削る) | ○ | △ | ◎ |
| 費用 | 高 | 高 | 中 | 低 |
| 後戻り | あり | 少 | 毎日 | 緩やか |
| 手元の見えにくさへの効果 | × | △ | × | ○ |
| 始めやすさ | △ | △ | ○ | ◎ |
視力ケアは、即効性こそ手術に劣りますが、「角膜を傷つけずに、瞳全体の健康を底上げする」点で唯一無二の選択肢です。
第5章:10年目の瞳に必要な「特別な5つのケア」
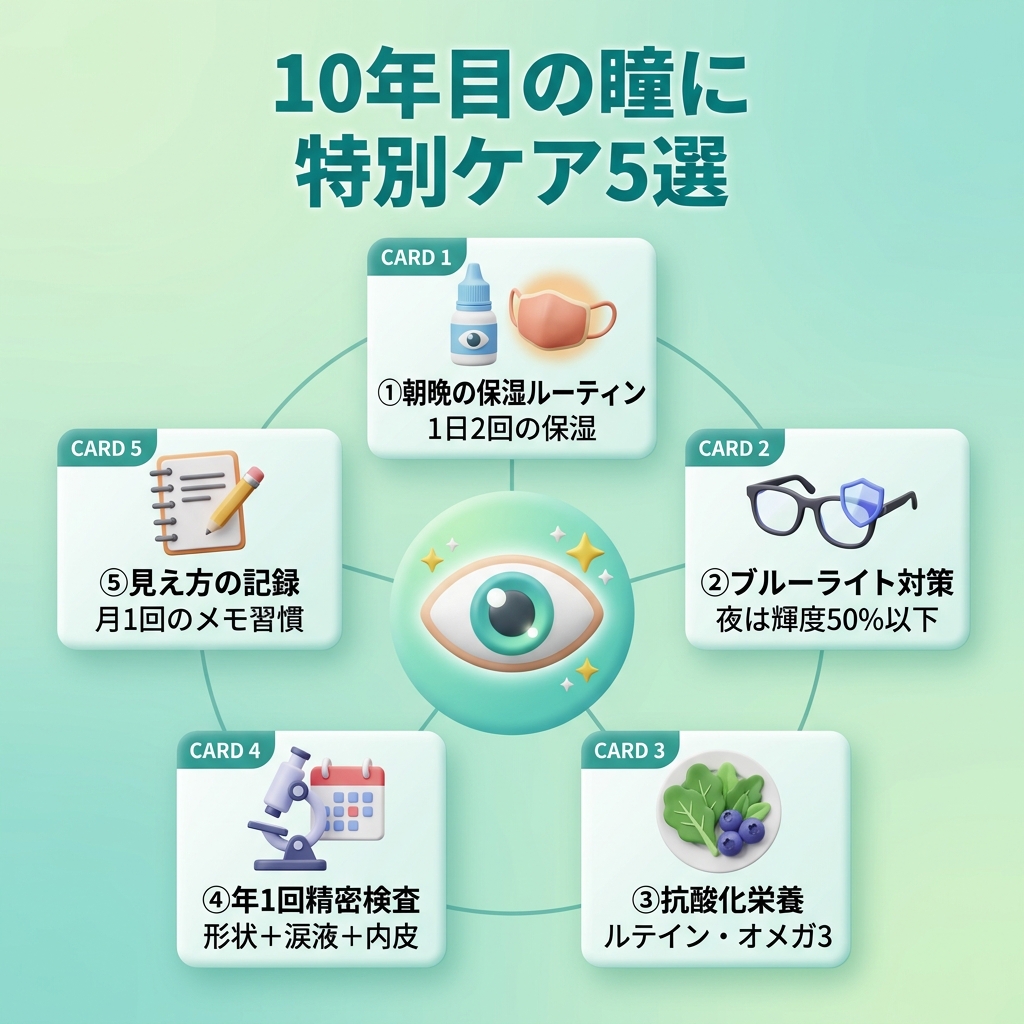
レーシック後10年の節目だからこそ、これからの瞳の寿命を伸ばすための「特別なケア」を、明日からの生活に取り入れていきましょう。
ケア①:朝晩の「目の保湿ルーティン」を確立する
朝起きたら防腐剤フリーの人工涙液を1滴、夜は寝る前にホットアイマスクで10分。この「朝晩2回の保湿」を、歯磨きと同じくらい習慣化してください。10年後の角膜表面の滑らかさが、まったく違ってきます。
ケア②:ブルーライトとの距離感を見直す
スマホは目から30cm以上離す、夜のディスプレイは輝度を50%以下に、就寝1時間前はブルーライトカットメガネを使う。ブルーライトは網膜の酸化ストレスを高め、術後角膜の修復力をじわじわ削っていきます。「便利な道具と、距離を取る」という意識が大切です。
ケア③:抗酸化栄養素を毎日の食卓に
ルテイン(ほうれん草・ケール・卵黄)、ゼアキサンチン(パプリカ・とうもろこし)、アントシアニン(ブルーベリー・黒豆)、ビタミンC・E(柑橘類・アーモンド)、亜鉛(牡蠣・赤身肉)。これらを「毎日少しずつ」摂ることが、10年後の瞳に最も効きます。サプリだけに頼るのではなく、食事から取ることが基本です。
ケア④:年1回は「角膜形状検査+涙液検査」をセットで受ける
通常の視力検査だけでは、術後10年の瞳の状態は捉えきれません。年1回は、角膜トポグラフィー(形状解析)・角膜厚測定・涙液層検査・内皮細胞検査をセットで受けることを強くおすすめします。「数値の経年変化」を可視化することで、見え方の異常に気づく前に対策を打てます。
ケア⑤:「見え方の変化」を月1回記録する
スマホのメモアプリに、月1回でいいので「今月の見え方メモ」を残しましょう。
- 朝・夕方の見え方
- 乾きの強さ(10段階)
- 夜の運転で眩しさを感じた回数
- 目薬の使用頻度
記録は、自分の目との対話です。1年分溜まれば、季節変動や疲労との関係が見え、悪化のサインを早期にキャッチできます。
第6章:「気になる症状」が出たら、迷わず眼科へ
以下のサインは、放置せずに必ず眼科を受診してください。
- 急激に視力が落ちた(数日〜1週間で見え方が変わった)
- 目に強い痛み・充血が続く
- 視界に黒い影や閃光(光の点滅)が見える
- 視野の一部が欠けている
- ドライアイ用目薬を使っても乾きが取れない
- 夜間のハロー・グレアが手術直後より強くなっている
特に「黒い影」「閃光」は、網膜剥離など緊急性の高い疾患のサインの可能性があります。様子を見ずに、その日のうちに受診してください。
まとめ:10年目は「次の10年を決める」分岐点

本記事の要点を振り返ります。
- レーシック後10年の角膜は、ゆっくりと形を変え、涙の質・量も完全には戻っていないことがある。
- 「見えにくい」の正体は、リグレッション・手元のピント調整力の変化・ドライアイ・加齢の合わせ技であることが多い。
- コンタクトの再装用は4つのリスク(フィッティング・ドライアイ・内皮細胞・フラップ摩擦)を伴う。
- どうしても必要な場合は「5つの安全原則」を厳守する。
- 手術にも器具にも頼らない「視力ケア」は、瞳に最も優しい第三の選択肢。
- 朝晩の保湿・ブルーライト対策・抗酸化栄養・年1回の精密検査・見え方の記録――この5つが、10年目の瞳の未来を変える。
10年前のあなたが選んだレーシックは、人生を確かに豊かにしてくれました。そして10年後の今、もう一度「自分の瞳をどう労わるか」を選び直す時期に来ています。
手術はリセットではなく、瞳の歴史の一部です。これからの10年を、目薬とコンタクトに依存して過ごすのか、それとも自分の目の力を引き出して快適な視界を保つのか――その分岐点に、いまあなたは立っています。
当施設では、レーシック後の方の見え方を専門的に分析し、瞳に負担をかけない視力ケアプログラムをご提案する【無料の視力チェック&体験カウンセリング】を実施しています。
「コンタクトに戻すべきか迷っている」「術後ケアが正しいか不安」「もっと自分の目を大切にしたい」――そうお考えの方は、まずはお気軽にLINEからご相談ください。あなたの瞳の「次の10年」を、一緒に設計しましょう。



コメント