はじめに
「レーシックを受けたのに、最近また見えにくくなってきた気がする……」
手術を受けてしばらくは快適だったのに、数年経ってふと気づくと、遠くの看板がかすんで見える。夜の運転で対向車のライトがまぶしい。そんな変化を感じている方は、決して少なくありません。
実は、レーシック手術後に視力が再び低下する現象は「リグレッション(近視の戻り)」と呼ばれ、術後の長期的なケアによって進行を抑えることが可能です。
「せっかく手術したのに、また眼鏡が必要になるの?」と不安に感じる方もいらっしゃるでしょう。しかし、リグレッションの多くは、手術の効果が完全に消えてしまうものではなく、生活習慣の見直しと適切なケアで十分にコントロールできる範囲のものです。
本記事では、レーシック後に視力が低下するメカニズムを分かりやすく解説し、今日から実践できる具体的なアフターケアをご紹介します。
第1章:レーシック手術のしくみと「リグレッション」が起きる理由
1-1. レーシックとは?——角膜を削ってピントを合わせる手術
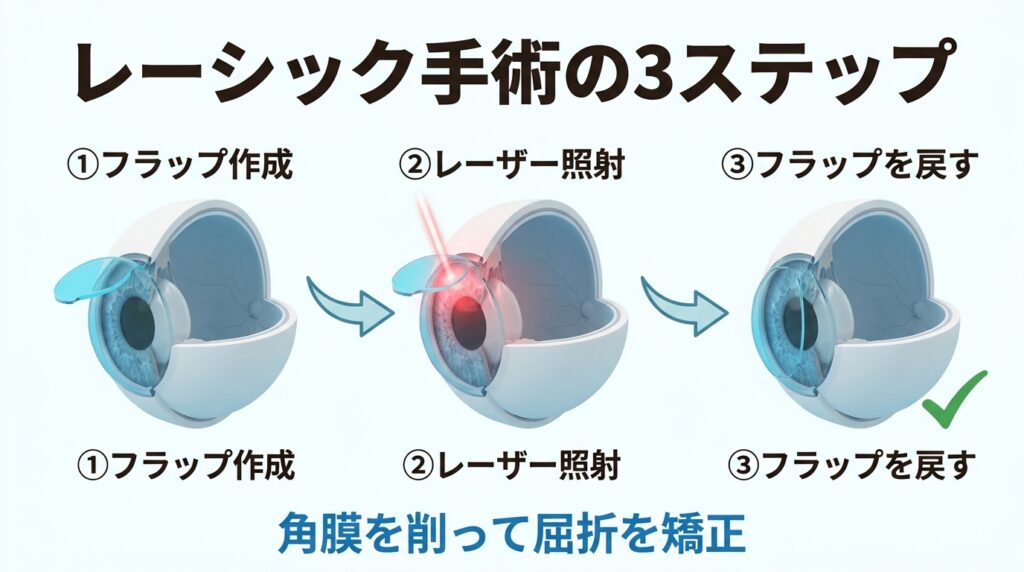
まず、レーシック手術がどのようなものか、簡単におさらいしましょう。
レーシック(LASIK)は、目の表面にある透明な膜「角膜(かくまく)」をレーザーで削り、光の屈折を変えることで近視や乱視を矯正する手術です。
具体的には、以下の3つのステップで行われます。
ステップ1:フラップの作成
角膜の表面を薄く円形にめくり、「フラップ」と呼ばれる蓋のようなものを作ります。
ステップ2:レーザー照射
フラップをめくった下の角膜実質(じっしつ)という層にレーザーを当て、計算通りの形に削ります。
ステップ3:フラップを戻す
削り終わったら、フラップを元の位置に戻します。フラップは自然に接着し、数時間で安定します。
この手術によって、多くの方が裸眼で1.0以上の視力を得ることができます。術後10年以上の追跡調査では、約88〜94%以上の方が良好な視力を維持しているという報告もあります。
1-2. なぜ「戻り」が起きるのか——4つの原因
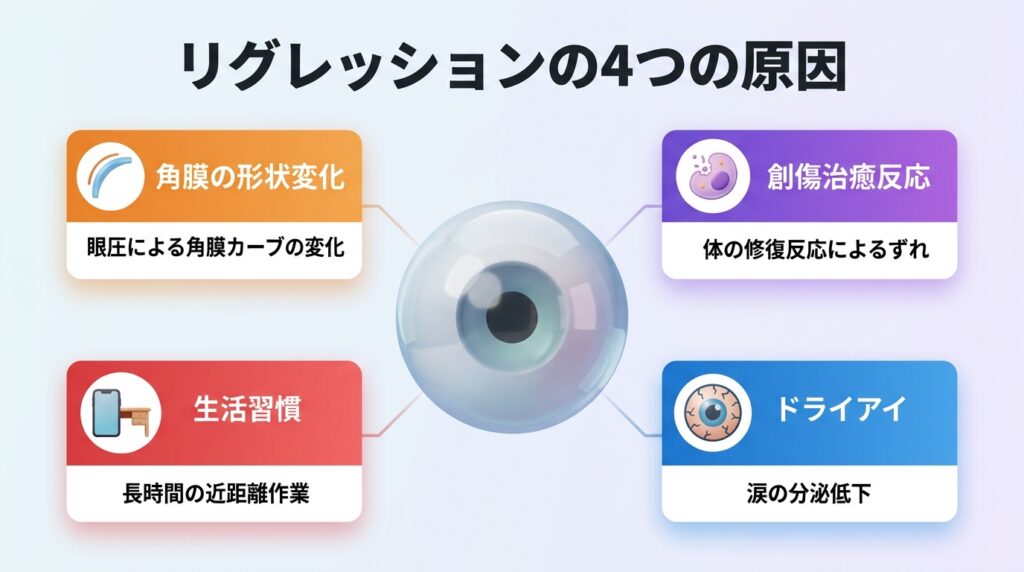
では、なぜ手術で矯正したはずの視力が再び低下することがあるのでしょうか。主な原因は4つあります。
原因①:角膜の形状変化(生体力学的要因)
角膜は生きた組織です。レーザーで削られた角膜は、眼球内部の圧力(眼圧)によって、ごくわずかに前方へ押し出されることがあります。その結果、角膜のカーブが再び強まり、近視化が生じることがあります。
原因②:創傷治癒反応(生物学的要因)
体には「傷を治そう」とする力が備わっています。角膜を削ったことに対して、目の組織が修復反応を起こし、角膜上皮の増殖や間質細胞の変化によって、意図した矯正度数からわずかなずれが生じることがあります。
原因③:生活習慣(環境要因)
手術とは直接関係なく、術後も長時間のスマートフォン使用やデスクワークを続けることで、新たな近視化が進むケースがあります。これは手術の「戻り」ではなく、「新しい近視の発生」です。
原因④:ドライアイ
レーシックでフラップを作成する際、角膜の知覚神経が一時的に切断されます。これにより涙の分泌が不安定になり、目の表面の涙の膜が乱れることで、光が正しく屈折せず「見えにくい」と感じることがあります。
1-3. 数字で見るリグレッションの実態
不安を感じている方に、まず安心していただきたい事実があります。
- 術後1年以内の臨床的なリグレッション発生率は5%未満
- 再手術(エンハンスメント)の割合は2〜10%程度(大規模調査では1.7〜3.8%)
- 多くの場合、変化は軽微(0.5D〜1.0D程度の近視化)であり、術前の状態まで完全に戻ることは極めて稀
つまり、「手術が無駄になる」ということはほとんどありません。大切なのは、わずかな変化を見逃さず、早めに対処することです。
第2章:レーシック後の「3大リスク」を正しく理解する

2-1. ドライアイ——術後最も多い悩み
レーシック後に最も多くの方が経験するのが、ドライアイです。
なぜ起きるのか:
フラップ作成時に角膜の知覚神経が切断されるため、まばたきの刺激が脳に伝わりにくくなり、涙の分泌が減少します。
回復の目安:
- 一般的には術後3か月程度で改善
- 神経の完全な再生には半年〜1年
もともとドライアイの傾向があった方は、術後も症状が残りやすいため、注意が必要です。
2-2. ハロー・グレア——夜間の光のまぶしさ
ハローは、光源の周りに輪のようなものが見える現象。グレアは、光が過度にまぶしく感じる現象です。特に夜間の運転時に気になる方が多いです。
これは角膜を削った範囲と瞳孔の大きさの関係で生じるもので、多くの場合、術後数か月〜半年で徐々に気にならなくなります。
2-3. 老眼との「混同」——レーシックのせいではないケース
40代以降の方がレーシック後に「見えにくくなった」と感じる原因の多くは、実は老眼です。
老眼は、水晶体が加齢により硬くなってピント調節力が低下する生理現象であり、レーシックの有無とは無関係に起こります。
レーシックで遠くがよく見えるようになった分、近くが見えにくい変化をより強く自覚しやすくなるのです。「レーシックのせいで老眼が早まった」というのは誤解であり、正確には「遠方視力が改善したことで、老眼を自覚するきっかけになった」というのが正しい理解です。
第3章:今日から実践できる「術後の視力維持」6つのアフターケア
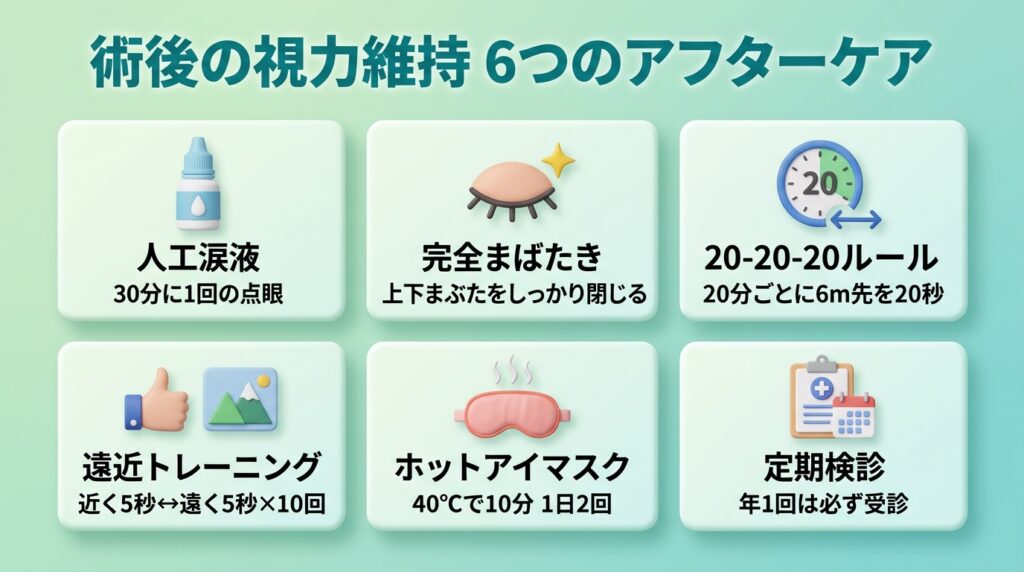
レーシック後の視力を長期間維持するために、以下の6つのケアを日常に取り入れてみてください。
ケア①:人工涙液の定期的な使用——涙の膜を守る
術後のドライアイ対策として最も基本的かつ重要なのが、防腐剤フリーの人工涙液(じんこうるいえき)を定期的に点眼することです。
「乾いたと感じてから」ではなく、「乾く前に」点眼する習慣をつけることがポイントです。特にパソコン作業中は30分に1回を目安にしましょう。
ケア②:意識的なまばたき——「完全まばたき」のすすめ
スマートフォンやパソコンを見ているとき、まばたきの回数は通常の約1/3に減ることが分かっています。
さらに問題なのは、まばたきが浅く不完全になること。上まぶたと下まぶたがしっかり閉じる「完全まばたき」を意識することで、涙が目の表面全体に行き渡り、ドライアイの予防に効果的です。
ケア③:20-20-20ルール——デジタル機器との付き合い方
20分ごとに、20フィート(約6メートル)先を、20秒間見つめる——これが「20-20-20ルール」です。
レーシック後の目は、長時間の近距離作業による新たな近視化を防ぐことが特に重要です。このルールを守ることで、毛様体筋の過度な緊張を防ぎ、ピント調節機能を健全に保てます。
ケア④:遠近トレーニング——毛様体筋のストレッチ
1. 手を伸ばし、親指の爪に5秒間ピントを合わせる
2. 窓の外など遠くの景色に5秒間ピントを合わせる
3. これを10往復繰り返す
毛様体筋の「収縮→弛緩」を意識的に繰り返すことで、筋肉の柔軟性を維持し、ピント調節力の低下を緩やかにする効果が期待できます。朝起きたときと、夜寝る前の1日2回がおすすめです。
ケア⑤:目を温める——血流改善でフラップの回復を促す
40℃前後のホットアイマスクや蒸しタオルで、目の周りを1回10分温めましょう。
温めることで得られる効果は大きく3つあります。
- 毛様体筋の緊張緩和: 凝り固まった筋肉をほぐす
- マイボーム腺の活性化: まぶたにある脂腺から油分が出やすくなり、涙の蒸発を防ぐ
- 血流改善: 角膜周辺の血流が改善され、フラップの安定と神経の回復を助ける
ケア⑥:定期検診——「異変」を早期に発見する
レーシック後の定期検診は、多くのクリニックで術後1か月、3か月、6か月、1年、その後は年1回のペースで設定されています。
「もう見えているから大丈夫」と自己判断して検診を中断してしまうことが、最も避けるべきリスクです。角膜の形状変化やドライアイの進行、眼圧の変動など、自覚症状がないまま進行する問題を早期に発見できるのは、定期検診だけです。
第4章:レーシック後に「やってはいけない」3つのNG習慣
NG①:目をこする
レーシック後の目をこすることは、最も危険な行為の一つです。フラップは自然に接着していますが、強くこすることで位置がずれたり、角膜にダメージを与えたりする可能性があります。花粉症の季節は特に注意が必要です。
NG②:暗い部屋でのスマートフォン使用
暗い環境では瞳孔が大きく開きます。この状態でスマートフォンの強い光を至近距離で浴びると、ハロー・グレアが悪化するだけでなく、毛様体筋に過度な負荷がかかり、新たな近視化を促進するリスクがあります。
NG③:処方された点眼薬の自己中断
術後に処方される抗炎症剤や抗菌薬の点眼を、「もう大丈夫だろう」と自己判断で中断することは避けてください。炎症や感染のリスクを確実に抑えるために、医師の指示通りに最後まで使い切ることが重要です。
第5章:こんな時は迷わず眼科へ
5-1. すぐに受診すべきサイン
以下のような症状がある場合は、「レーシック後だから仕方ない」と放置せず、速やかに手術を受けたクリニックまたは最寄りの眼科を受診してください。
- 急激に視力が低下した
- 目に強い痛みや充血がある
- ものが歪んで見える
- 視野の一部が欠けている
- ドライアイの症状が3か月以上改善しない
- 夜間のハロー・グレアが悪化している
5-2. 再手術という選択肢
万が一、リグレッションにより日常生活に支障が出る場合、角膜の厚みが十分に残っていれば「エンハンスメント(再手術)」が可能なケースもあります。
ただし、初回の手術で角膜を削っているため、残存角膜厚に限りがあり、再手術の適否は精密な検査が必要です。まずは担当医に相談しましょう。
まとめ:手術はゴールではなく、スタートライン

本記事のポイントをおさらいします。
- リグレッション(近視の戻り)は、角膜の形状変化・創傷治癒反応・生活習慣・ドライアイの4つが主な原因。 ただし発生率は低く、多くは軽微な変化にとどまる。
- ドライアイ、ハロー・グレア、老眼との混同が術後の3大リスク。 正しく理解することで不安を軽減できる。
- 6つのアフターケアを日常に取り入れよう。 人工涙液、完全まばたき、20-20-20ルール、遠近トレーニング、ホットアイマスク、定期検診。
- 目をこする・暗所でのスマホ・点眼の自己中断は絶対NG。
- 異変を感じたら迷わず眼科へ。 早期発見・早期対処がすべて。
レーシック手術は、視力を「一瞬で変える」ことはできても、「一生維持してくれる」魔法ではありません。手術はゴールではなく、新しい視界での生活のスタートラインです。
術後の目を「自分の手で守り続ける」意識を持つこと——それこそが、レーシックの効果を最大限に活かし、クリアな視界を長く楽しむための最大の秘訣です。
当施設では、目の状態を専門的に測定し、視機能の維持・向上に向けた総合的なアドバイスをお伝えする【無料の視力チェック&カウンセリング(体験セッション)】を実施しています。
「レーシック後の見え方が変わってきた」「術後のケアが正しくできているか不安」——そんな方は、まずはお気軽にLINEからご相談ください。あなたの大切な視界を、一緒に守りましょう。



コメント