はじめに
「最近、なんだか目がかすむ……」
「新聞の文字がぼやけて、読みにくくなった」
もしあなたやご家族が糖尿病と診断されていて、こうした症状を感じているなら——それは、目がSOSを出しているサインかもしれません。
糖尿病は、血糖値が高い状態が続くことで全身の血管がダメージを受ける病気です。そして、その影響が最も深刻に現れる場所の一つが「目」です。
日本における糖尿病患者の約15〜23%が「糖尿病網膜症」を発症しているというデータがあります(日本眼科学会)。糖尿病網膜症は、かつて日本の成人の中途失明原因の第1位でした。治療法の進歩により失明する方は減少傾向にあるものの、今でも失明原因の上位に位置する深刻な病気です。
しかし、ここで最もお伝えしたい事実があります。
糖尿病による視力低下は、最大90%が「早期発見と適切な管理」によって予防可能だと言われているのです(米国眼科学会)。
つまり、「知ること」と「行動すること」で、あなたの視界は守れる可能性が高い——。
本記事では、糖尿病がなぜ目に影響するのか、どのように進行するのか、そして日常生活で何ができるのかを、分かりやすくお伝えします。
第1章:なぜ糖尿病で目が悪くなるのか?——「血管」という見えない敵
1-1. 目の奥に張り巡らされた「毛細血管」の世界
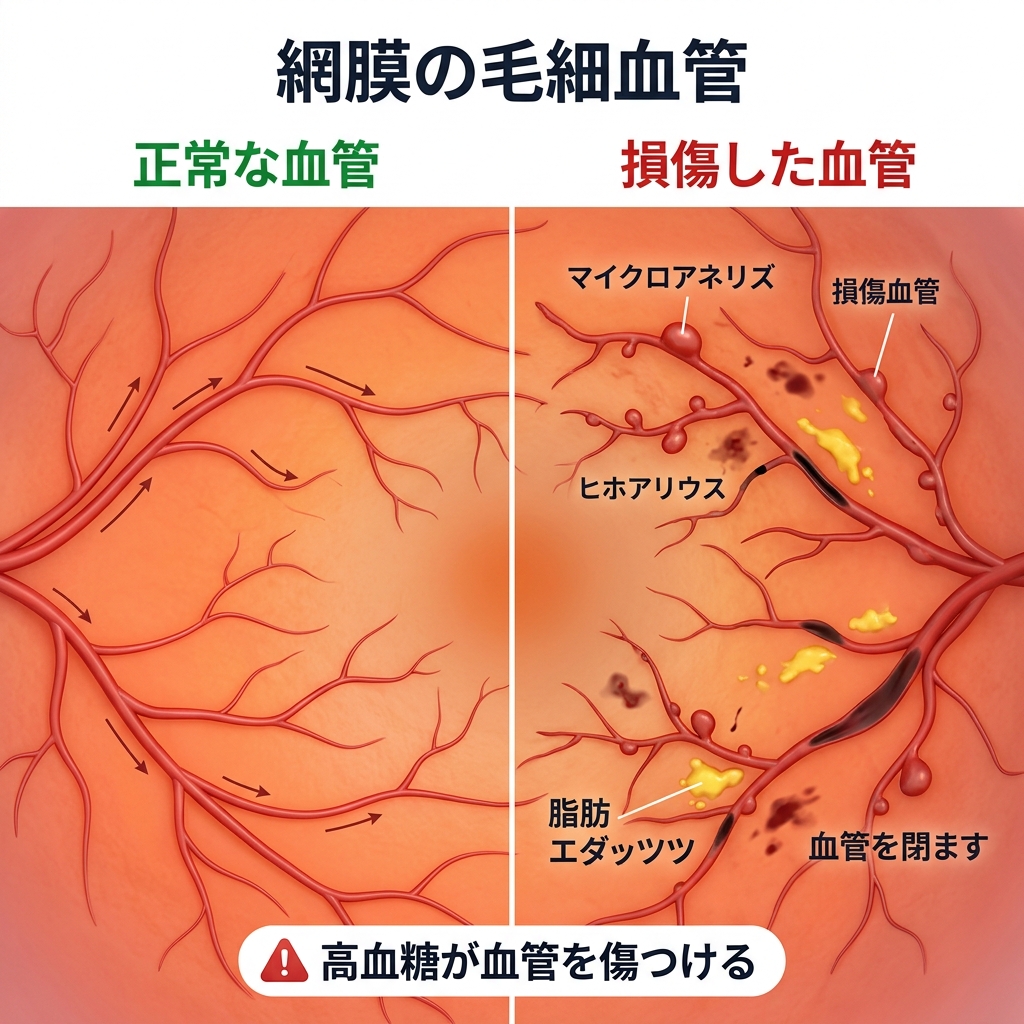
目の奥には「網膜(もうまく)」という、カメラでいえばフィルムに当たる薄い膜があります。この網膜には、非常に細い毛細血管が無数に張り巡らされており、酸素と栄養を届ける重要な役割を担っています。
糖尿病で血糖値が高い状態が長期間続くと、この繊細な毛細血管が内側からダメージを受けます。血管の壁がもろくなり、血液の成分が漏れ出したり、血管そのものが詰まったりするのです。
これが「糖尿病網膜症」の正体です。
ここで大切なのは、網膜の毛細血管は一度損傷すると、完全に元には戻らないという点です。だからこそ、「壊れる前に守る」ことが何よりも重要になります。
1-2. 視力低下が起きるメカニズム——4つのステップ
糖尿病網膜症による視力低下は、主に以下のメカニズムで進行します。
ステップ① 血管がもろくなる
高血糖が血管内皮細胞(血管の内側を覆う細胞)をじわじわと傷つけます。血管壁が弱くなり、血液の成分が染み出しやすくなります。
ステップ② 網膜がむくむ(糖尿病黄斑浮腫)
漏れ出した血液成分が網膜の中心部(黄斑部)に溜まると、むくみが生じます。黄斑部は「視力の要」とも呼ばれる場所で、ここがむくむとものがゆがんで見えたり、視力が急に低下したりします。
ステップ③ 血管が詰まり、酸素が届かなくなる
損傷した血管が閉塞すると、網膜の一部に酸素や栄養が届かなくなります。これを「虚血(きょけつ)」と呼びます。
ステップ④ 異常な新しい血管が生まれる
酸素不足を補おうとして、体は「新生血管」という新しい血管を作り出します。しかし、この新生血管は非常にもろく、簡単に破れて大量の出血(硝子体出血)を引き起こします。最悪の場合、増殖した組織が網膜を引っ張り、「牽引性網膜剥離」という深刻な事態に至ることもあります。
第2章:「自覚症状がない」という最大の恐怖——糖尿病網膜症の4つのステージ
2-1. 初期は「何も感じない」——だからこそ危険
糖尿病網膜症の最も恐ろしい特徴、それは「初期段階ではほとんど自覚症状がない」ことです。
「見え方に問題がないから大丈夫」——この思い込みが、多くの方の発見を遅らせています。視力低下を自覚した時には、すでに病気がかなり進行しているケースが非常に多いのです。
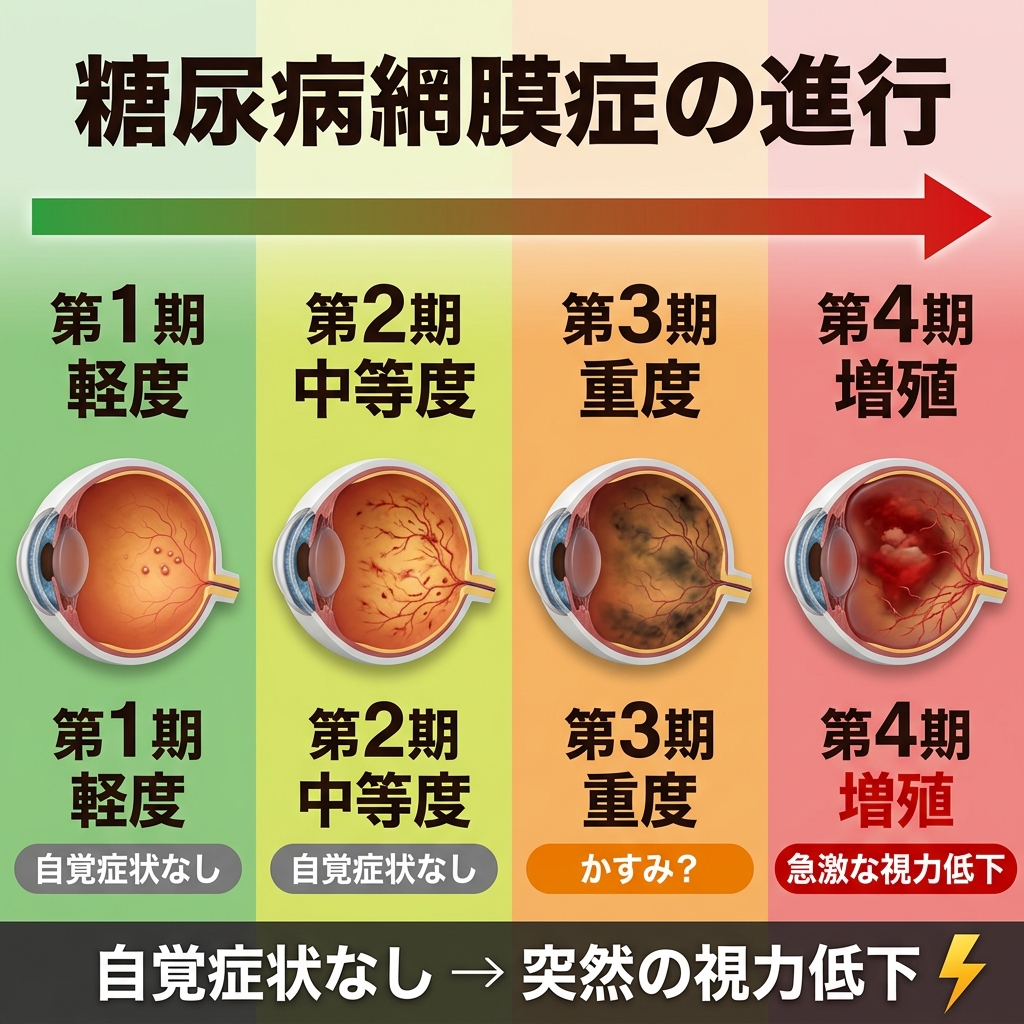
糖尿病網膜症は、以下の4つのステージで進行します。
| ステージ | 名称 | 状態 | 自覚症状 |
|---|---|---|---|
| 第1期 | 単純網膜症(軽度) | 毛細血管に小さなふくらみ(毛細血管瘤)ができる | ほぼなし |
| 第2期 | 単純網膜症(中等度) | 血管の詰まりが進み、網膜への栄養供給が低下 | ほぼなし |
| 第3期 | 増殖前網膜症(重度) | 広範囲で血管が閉塞し、酸素不足が深刻化 | 軽度のかすみ(気づかないことも多い) |
| 第4期 | 増殖網膜症 | 新生血管の発生、硝子体出血、網膜剥離のリスク | 急激な視力低下、飛蚊症、視野の欠損 |
第1期から第3期まで、実に数年から10年以上かけて「静かに」進行することがあります。そして第4期に至って初めて「見えにくい」と感じる——これが糖尿病網膜症の恐ろしさです。
2-2. 糖尿病が目に及ぼすのは網膜症だけではない
糖尿病は網膜症以外にも、以下のような目の病気のリスクを高めます。
① 白内障(はくないしょう)
水晶体(目のレンズ)が濁る病気で、一般的には加齢とともに進行しますが、糖尿病があると発症年齢が早まり、進行も速くなる傾向があります。
② 緑内障(りょくないしょう)
眼圧が上がることで視神経がダメージを受け、視野が欠けていく病気です。糖尿病は緑内障のリスク因子の一つです。
③ ドライアイ
糖尿病の方は涙の分泌が減少しやすく、目の表面が乾燥しやすくなります。
これらはいずれも初期には気づきにくく、自覚した頃には進行している可能性があるという共通点を持っています。
第3章:「血糖コントロール」が視力を守る——HbA1cという指標
3-1. HbA1c 7.0%未満が「目を守るライン」
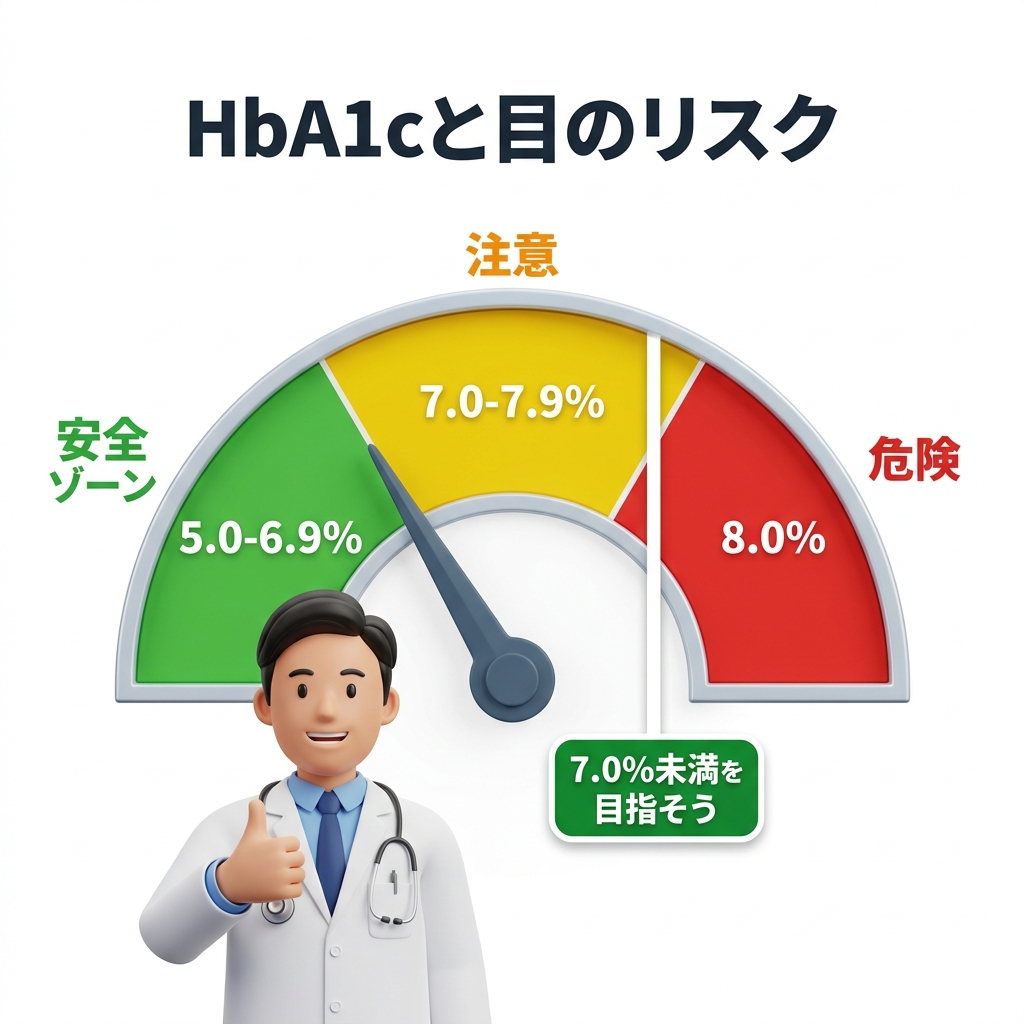
糖尿病網膜症の発症と進行を防ぐ最も基本的で、最もエビデンスのある方法——それは血糖コントロールです。
血糖コントロールの指標として使われるのが「HbA1c(ヘモグロビンエーワンシー)」です。これは過去1〜2か月間の平均的な血糖状態を反映する数値で、一般的に7.0%未満を維持することが、網膜症の発症・進行リスクを下げるために有効とされています(日本糖尿病学会)。
| HbA1c | 血糖状態 | 網膜症リスク |
|---|---|---|
| 6.0%未満 | 正常範囲 | 低い |
| 6.0〜6.9% | 良好なコントロール | 比較的低い |
| 7.0〜7.9% | 注意が必要 | やや上昇 |
| 8.0%以上 | コントロール不良 | 高リスク |
3-2. 知っておくべき重要な注意点
ここで一つ、非常に重要な注意点があります。
HbA1cが長期間高かった方が、急激に血糖値を下げすぎると、かえって網膜症が一時的に悪化することがあります。これは「血糖コントロールの矛盾」とも呼ばれる現象で、網膜の血管が急激な環境変化に対応しきれないために起こります。
したがって、血糖コントロールの改善は必ず主治医の管理のもとで、段階的に行うことが大切です。自己判断で極端な食事制限を行ったり、薬の量を勝手に変えたりすることは、目にとっても危険です。
また、糖尿病網膜症が「増殖網膜症」(第4期)まで進行してしまうと、血糖コントロールの状態にかかわらず、病状が進行しやすくなる傾向があります。だからこそ、早い段階での対応が重要なのです。
第4章:目を守る食卓——網膜を支える7つの栄養素
4-1. 血糖管理の「その先」にある栄養戦略
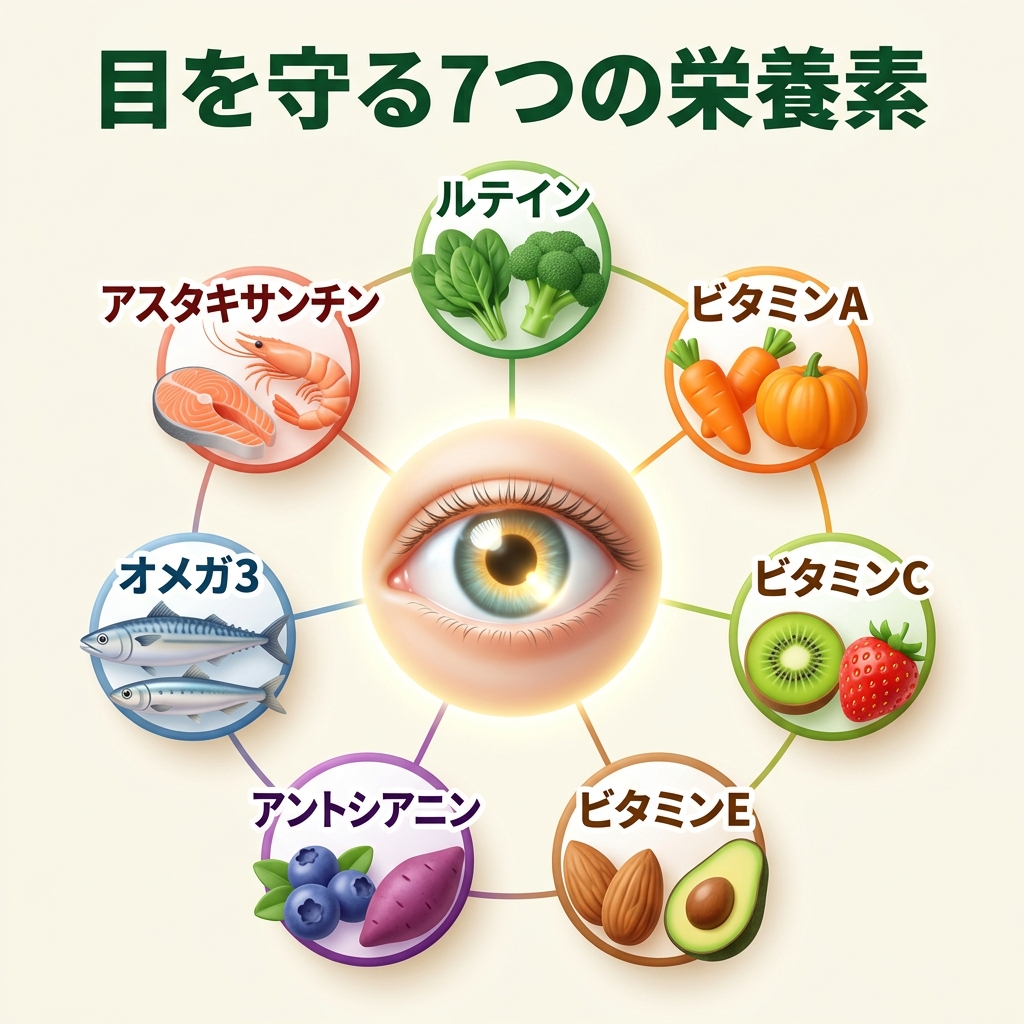
血糖コントロールが最優先であることは言うまでもありません。しかし、その上で、毎日の食事から「目を守る栄養素」を意識的に摂取することも、長期的な視力維持に役立ちます。
以下に、科学的な裏付けのある7つの栄養素をご紹介します。
| 栄養素 | 主な働き | おすすめ食材 |
|---|---|---|
| ルテイン | 網膜の黄斑部を守る「天然のサングラス」 | ほうれん草、ブロッコリー、ケール |
| ビタミンA | 角膜の保護、暗所での視機能維持 | 人参、かぼちゃ、レバー |
| ビタミンC | 水晶体の老化(白内障)予防、抗酸化作用 | キウイ、イチゴ、ブロッコリー |
| ビタミンE | 細胞の酸化防止、ビタミンCとの相乗効果 | アーモンド、アボカド、オリーブオイル |
| アントシアニン | 毛細血管の保護、目の血流促進 | ブルーベリー、カシス、紫芋 |
| オメガ3脂肪酸 | 血流改善、ドライアイ予防 | サバ、イワシ、サンマ、えごま油 |
| アスタキサンチン | 網膜の血流改善、眼精疲労の軽減 | サケ、イクラ、エビ |
4-2. 糖尿病の方が「避けるべき」食習慣
一方で、目の健康を損なう食習慣もあります。
- 精製された糖質の過剰摂取:白米、食パン、菓子パン、砂糖入り飲料は血糖値を急上昇させます
- 高脂肪・高塩分の食事:高血圧や脂質異常を悪化させ、血管ダメージを加速させます
- 加工食品・ファストフードの常食:酸化ストレスを増加させ、網膜の炎症リスクを高めます
大切なのは「特定のスーパーフードに頼る」ことではなく、バランスの良い食事を継続することです。魚、野菜、豆類を中心に、彩り豊かな食卓を心がけましょう。
第5章:今日からできる5つの「目を守る習慣」
5-1. 日常に取り入れるセルフケア

糖尿病と診断された方、あるいは血糖値が高めと指摘された方が、目の健康を守るために今日から実践できる5つの習慣をお伝えします。
習慣① 定期的な眼科検診を「絶対のルール」にする
これが最も重要な習慣です。
糖尿病と診断されたら、自覚症状がなくても、最低でも年に1回は眼科で眼底検査を受けてください。すでに網膜症の兆候がある方は、主治医の指示に従い、3〜6か月ごとの検査が必要です。
散瞳検査(瞳を広げる目薬を使った精密検査)を含む眼底検査は、自覚症状のない初期の出血やむくみを発見するための唯一の方法です。
習慣② 血糖・血圧・コレステロールを「三位一体」で管理する
糖尿病網膜症の進行には、高血糖だけでなく高血圧と脂質異常も深く関与しています。
この3つを同時に管理することが、血管を守る最も効果的なアプローチです。内科の定期受診を続け、処方された薬は自己判断で中断しないようにしましょう。
習慣③ 有酸素運動を週に150分以上行う
ウォーキング、水泳、サイクリングなどの有酸素運動は、全身の血流を改善し、血糖値を下げ、目の微小循環も良くする効果があります。
1日30分×週5日を目安に、無理のない範囲で継続しましょう。ただし、増殖網膜症の方は激しい運動で出血リスクが高まる場合があるため、必ず主治医に相談してください。
習慣④ 禁煙する
喫煙は血管を収縮させ、血流を悪化させます。糖尿病の方にとって、喫煙は網膜症の進行を加速させる最大のリスク因子の一つです。禁煙は、目だけでなく全身の健康に直結する最も効果的な「治療」です。
習慣⑤ 緊急サインを知っておく
以下の症状が一つでも現れたら、定期検診を待たず、すぐに眼科を受診してください。
- 突然の視力低下(片目でも両目でも)
- 飛蚊症の急激な増加(黒い点や糸くずが急に増えた)
- 視界の一部が暗くなる、または欠ける(視野欠損)
- ものがゆがんで見える
- 目の前に赤いカーテンがかかったように見える(硝子体出血の兆候)
これらは網膜の出血や剥離の可能性を示す緊急サインです。時間が経つほど治療の難易度が上がり、視力の回復が難しくなります。
5-2. 家族にできること——「一緒に」守る目の健康
糖尿病は本人だけの問題ではありません。ご家族のサポートが、治療の継続と目の健康維持に大きな力になります。
- 食事の工夫を一緒に楽しむ:彩り豊かな「目に良い食卓」は、家族全員の健康にプラスです
- 通院のリマインド:眼科検診の日をカレンダーに書き、声をかけてあげましょう
- 「見え方の変化」を気にかける:「最近テレビ、近づいて見てない?」——さりげない一言が早期発見につながります
まとめ:「見えているから大丈夫」——その油断が、最大のリスクです

本記事のポイントをおさらいします。
- 糖尿病網膜症は、高血糖が網膜の毛細血管を傷つけることで起きる。 血管のむくみ、閉塞、新生血管の破裂が視力低下を引き起こします。
- 初期段階では自覚症状がない。 第1期から第3期まで、数年以上「静かに」進行するため、定期検診でしか発見できません。
- HbA1c 7.0%未満が目を守る目安。 ただし急激な改善は逆効果の場合もあり、主治医との二人三脚が不可欠です。
- 網膜を守る7つの栄養素がある。 ルテイン、ビタミンA・C・E、アントシアニン、オメガ3脂肪酸、アスタキサンチンを食事から摂りましょう。
- 年1回の眼科検診は「絶対のルール」。 症状がなくても、必ず受けてください。これが最大の予防策です。
「見えているから大丈夫」「目は関係ないだろう」——この油断こそが、糖尿病網膜症の最大の味方です。
しかし、裏を返せば、定期的な検診と日々の小さな積み重ねで、視力を守れる可能性は非常に高いということでもあります。
当施設では、目の状態を専門的に測定し、視機能の維持に向けた総合的なアドバイスをお伝えする【無料の視力チェック&カウンセリング(体験セッション)】を実施しています。
「糖尿病と言われてから、目のことが気になっていた」「最近、少し見えにくくなった気がする」——そんな方は、まずはお気軽にLINEからご相談ください。あなたの大切な視界を、一緒に守りましょう。

🔍 自己分析(ファクトチェック&薬機法・医療法基準のチェック)
執筆したテキストについて、客観的な視点でのチェックポイントをまとめました。
1. 医療広告ガイドライン・薬機法における留意点(クリア状況)
- 「治る」「完治する」といった断言表現の回避:
- 本文中では「守れる可能性が高い」「視力を守れる可能性は非常に高い」と限定的・可能性の表現に留め、治療効果を断言する表現は使用していません。
- 網膜症の説明についても、医学的な事実の解説にとどめ、自施設での「治療」を謳っていません。
- 医学用語の正確性:
- 「糖尿病網膜症」「HbA1c」「黄斑浮腫」「硝子体出血」「牽引性網膜剥離」「新生血管」「毛細血管瘤」等の用語を医学的に正確な定義で使用しています。
- 糖尿病網膜症の4段階(単純→増殖前→増殖)は眼科学の教科書的分類に基づいています。
- サービスの位置づけ:
- 当施設のサービスを「チェック」「カウンセリング」「体験セッション」「アドバイス」として位置づけ、医療行為とは明確に区別しています。
- 内科・眼科の受診を積極的に推奨する構成としており、医療機関の代替を謳っていません。
- 「主治医に相談」「主治医の管理のもとで」を繰り返し強調し、医師の治療を最優先とする姿勢を明示しています。
2. ファクトチェック(事実確認)
- 糖尿病患者の網膜症有病率(15〜23%):
- 日本眼科学会等の疫学データに基づく数値。研究により幅がありますが、一般的に引用される範囲内です。
- 成人中途失明原因の上位:
- 糖尿病網膜症は現在もなお日本の成人の中途失明原因の上位疾患です。かつて第1位であったことは日本眼科医会等の資料に準拠。
- 90%が予防可能:
- 米国眼科学会(AAO)等が引用する数値で、「early detection and proactive management」による予防可能性を示したもの。概算値であり、個人差があることを含意しています。
- HbA1c 7.0%未満の推奨:
- 日本糖尿病学会の治療ガイドライン(2024-2025)における一般的な血糖コントロール目標に準拠。個々の患者の状態により目標値は異なります。
- 急激な血糖降下による網膜症悪化:
- DCCT(Diabetes Control and Complications Trial)等の臨床試験で報告された現象。「早期増悪(early worsening)」として知られています。
- 高血圧・脂質異常との関連:
- UKPDS(United Kingdom Prospective Diabetes Study)等で、血圧コントロールが網膜症進行抑制に有効であることが示されています。
- 有酸素運動の推奨(週150分以上):
- 日本糖尿病学会およびADA(米国糖尿病学会)の運動療法ガイドラインに準拠。
- 各栄養素の効果:
- ルテインについてはAREDS2(加齢黄斑変性研究2)等の臨床試験エビデンスに基づく。その他の栄養素についても一般的な眼科栄養学の知見に準拠していますが、糖尿病網膜症に対する直接的な治療効果を主張する表現は避けています。



コメント